|
第四章 免疫系统
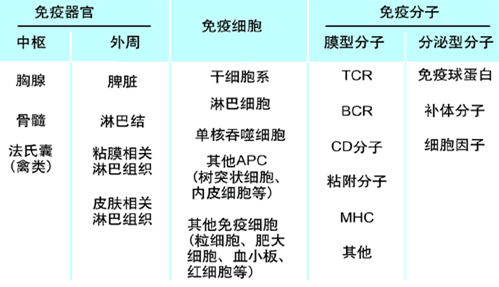
免疫系统包括免疫器官、免疫细胞和免疫分子。
第一节
免疫器官
一、中枢免疫器官:
是免疫细胞分化、发育、成熟的场所。
骨髓:人类B细胞成熟的唯一器官,是体液免疫应答发生的场所。
胸腺:由胸腺基质细胞和胸腺细胞组成。是T细胞发育成熟的场所。
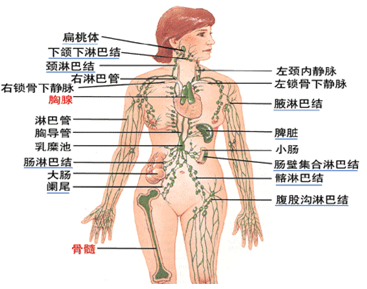
二、外周免疫器官
:淋巴结、脾脏、扁桃体及粘膜伴随淋巴组织等组成,是成熟免疫细胞定居并执行应答功能的场所。
1.淋巴结:广泛分布于全身的淋巴通道上,其功能主要有:
(1)T、B淋巴细胞定居场所,在淋巴结内,
T细胞主要分布于深皮质区。B细胞则主要分布于浅皮质区和髓索。
(2)进行免疫应答的场所。
(3)是完成淋巴细胞再循环的主要场所。
(4)具有过滤淋巴液的作用:
2.脾脏: 是人体最大的免疫器官。
(1)白髓: 由动脉周围淋巴鞘(T细胞区)和淋巴小结(B细胞区)组成。
(2)红髓:分布于小梁周围及白髓之间。由脾索脾血窦组成。
脾脏的功能主要有:
(1)造血、贮血、滤过血液的功能 可清除血流中的微生物及衰
老、损伤的血细胞。
(2)T、B细胞定居的场所 在脾脏中T细胞主要分布于白髓中央小
动脉周围, B细胞主要分布于白髓淋巴小结及红髓的脾索。
(3)产生免疫应答,脾脏中B细胞所占比例较大(60%),
是机体合成和分泌抗体的重要场所。
(4)参与淋巴细胞再循环,是通过血管系统完成的。
3.粘膜伴随的淋巴组织:粘膜伴随的淋巴组织有扁桃体、小肠派氏集合淋巴结及阑尾等。这些淋巴组织内有B细胞、浆细胞、T细胞、Mф细胞等免疫细胞,执行局部抗感染作用。
第二节
免疫细胞
免疫细胞是泛指所有参与免疫应答或与免疫应答有关的细胞及其前身,包括造血干细胞、淋巴细胞、自然杀伤细胞、单核-巨噬细胞及其它抗原提呈细胞、粒细胞、红细胞、肥大细胞等。在免疫应答过程中起核心作用的是淋巴细胞,其中接受抗原刺激后能发生免疫应答的淋巴细胞称为抗原特异性淋巴细胞或称免疫活性细胞即T细胞和B细胞。
一、T淋巴细胞:
来源于骨髓的淋巴样前祖细胞,在胸腺经选择发育成熟;具有高度的异质性,根据表面标志和功能分为若干个亚群,
各亚群间相互调节, 共同发挥其免疫学功能,T细胞可介导适应性细胞免疫应答。
1.T细胞表面重要的膜分子:
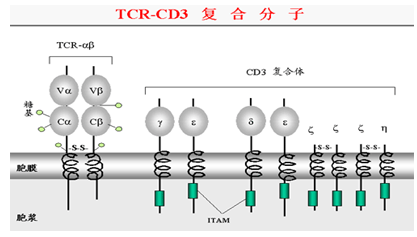
(1)TCR:T细胞的特征性标志,
由两条不同肽链构成的异二聚体, 构成的肽链有α、β、γ、δ
四种类型; 根据肽链不同, TCR分TCRαβ 和TCRγδ 两种类型;
大多数T细胞表达TCRαβ, 构成TCR的两条肽链均是跨膜蛋白,
每条肽链的胞外区各含一个可变 (V) 区和一个恒定 (C) 区。两条肽链的
V 区是 TCR 识别抗原肽-MHC 复合物的功能区。
(2)CD3分子:
五种肽链即 γ、δ、ε、ζ、 及 η, 均为跨膜蛋白, 胞浆区较长有免疫受体酪氨酸活化基序
(immunoreceptor tyrosine-based activation motif , ITAM)
。功能是转导 TCR 识别抗原所产生的活化信号。
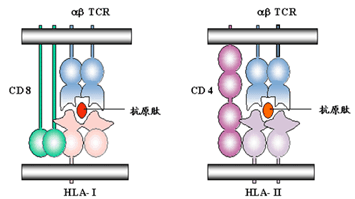
(3)CD4和CD8
分子: CD4和CD8 分子的功能是辅助TCR识别抗原和参与活化信号转导。CD4
分子是由一条肽链组成的跨膜蛋白, 胞外区具有2个结构域能够与MHC-Ⅱ类分子的β2
结构域结合;CD8 分子由α和β 肽链组成, 均为跨膜蛋白;α
和β 肽链细胞外区各含一个 Ig 折叠样结构域, 能够与 MHC-I
类分子的α 3功能区结合。
CD4 分子还是HIV gpl20 受体,
与CD4分子结合是HIV侵入并感染CD4+细胞的机制之一。
(4)协同刺激分子受体:
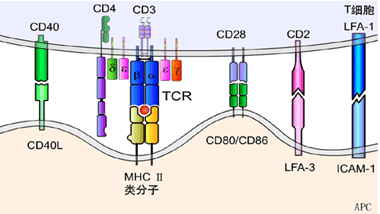
CD28:为
B7 的配体,与B7 分子结合产生协同刺激信号在T细胞活化中发挥重要作用;
CD40L:
活化的Th 细胞表达的CD40L与B 细胞表面的CD40的结合促进B
细胞的增殖分化、抗体生成和抗体类别转换; 诱导记忆性B细胞的分化。
CD2分子: 绵羊红细胞 (SRBC) 受体:表达在95成熟T细胞,配体包括
LFA-3(CD58),介导T细胞与抗原提呈细胞或靶细胞之间的黏附及T细胞旁路激活途径和提供T细胞活化信号。
(5)丝裂原受体:刀豆蛋白
(ConA) 、植物血凝素 (PHA)是最常用的T细胞丝裂原,可多克隆活化T细胞。
(7)细胞因子受体:1L-1R/
IL-2R/ IL-4R/ IL-6R/ IL-TR/ FasL(CD95) 等。
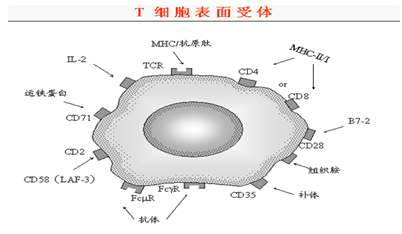
2.T淋巴细胞亚群
(1)根据活化阶段分:初始、效应和记忆性T细胞。
(2)根据TCR类型分:TCRαβ+和TCRγδ+T细胞。
(3)根据CD4或CD8分子分:CD4+T细胞和CD8+T细胞。
(4)根据功能分:辅助性(Th)、细胞毒性(Tc)、调节性T细胞(Tr)。
(5)
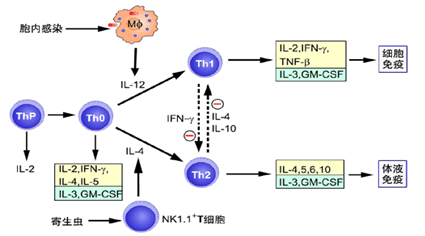
CD4+Th细胞的亚群: 接受抗原刺激后首先分化为Th0细胞, 继续分化为三种Th细胞亚群即Thl细胞、Th2
细胞和Th3 细胞。
Thl 细胞、 Th2 细胞和 Th3 分泌的细胞因子不同。

3.T淋巴细胞功能:
(1)CD4+T细胞功能:
Thl 细胞:增强吞噬细胞介导的抗感染机制; 分泌IFN-γ及IL-2活化巨噬细胞,促进
IgG 的生成, 增强NK细胞的杀伤能力, 刺激CTL细胞的增殖和分化,
分泌的TNF直接诱导靶细胞凋亡, 促进炎症反应。介导迟发型超敏反应-称为迟发型超敏反应性T细胞(TDTH
细胞 ) 。
Th2 细胞:分泌细胞因子1L-4 IL-5 IL- 6 IL-9
IL-10及IL-13促进B细胞的增殖和抗体的生成。
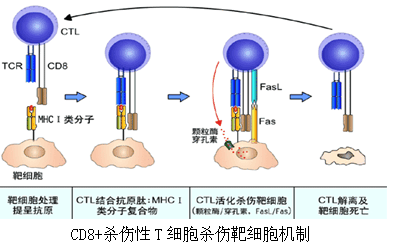
(2)CD8+杀伤性T细胞的功能:
特异性直接杀伤靶细胞:分泌穿孔素(perforin)、颗粒酶(granzyme)、颗粒溶解素(sranuly-in)及淋巴毒素(LTa)
直接杀伤靶细胞;通过 Fas/FasL途径诱导靶细胞凋亡。CTL在杀伤靶细胞的过程中自身不受伤害,可连续杀伤多个靶细胞。
二、B淋巴细胞
B
淋巴细胞:来源于骨髓前B 细胞, 人及哺乳动物的B 细胞在骨髓内分化成熟,
故称骨髓依赖性淋巴细胞(bone marrow dependent lymphocyte
), 简称“ B ”细胞。除少数B记忆细胞可存活较长时间,
一般B细胞寿命较短,仅为数日至数周。
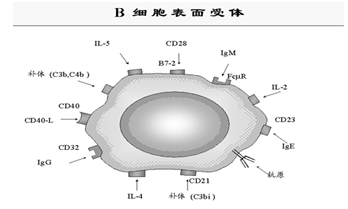
1.B细胞表面重要的膜分子:
(1)
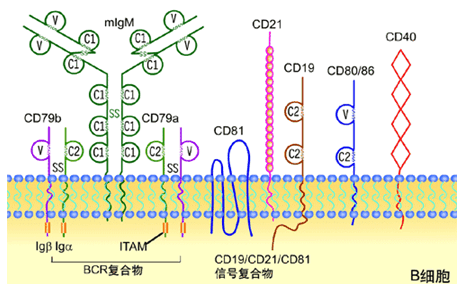
BCR:是B细胞的特征性受体, 由B细胞膜免疫球蛋白分子(mIg)构成;
多数成熟B细胞表达mIgM和mIgD, 记忆B 细胞无mIgD;BCR 的功能:
特异性识别抗原分子活化B细胞分化为浆细胞产生抗体介导体液免疫。
BCR复合体:由B细胞膜mIgM和Igα
/Igβ构成。
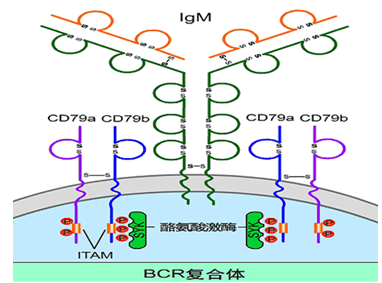
(2)B细胞活化辅助受体:
CD19与CD21:在成熟B细胞表面,CD19与CD21以非共价键组成B细胞活化辅助受体复合物。结合于抗原的补体成分C3d与CD21结合,使CDl9/CD21交联,信号由CDl9传向胞内。
(3)协同刺激分子受体:
CD40:表达于成熟的B细胞,与Th细胞表面CD40L结合后产生B细胞活化的第二信号。
(4)IgFc
受体: FcγRII表达与多数B细胞表面, 与免疫复合物中IgGFc段结合,
有利于B细胞捕获和结合抗原,促进B细胞活化和产生抗体。
(5)补体受体:
CRI: 又称 C3b受体,与免疫复合物结合,促进B细胞活化。
CRII:是B细胞活化辅助受体的组成之一,是EB
病毒受体。
(7)丝裂原受体: B细胞表面具有细菌脂多糖(LPS)/葡萄球菌A蛋白(SPA)及美洲商陆
(PWM), PWM/ LPS 是最常用的B细胞丝裂原。
(8)细胞因子受体:
B细胞表面具有多种细胞因子的受体, 与相应的细胞因子结合可促进B细胞活化和产生抗体。
2.B淋巴细胞亚群:根据是否表达CD5抗原将B细胞分:
B1 细胞(CD5+)和B2 细胞(CD5-)
3.B淋巴细胞功能:
产生抗体, 抗原提呈, 免疫调节, 介导体液免疫的主要细胞。
三、自然杀伤细胞Natural
killer cells , NK NK
来源于骨髓淋巴样干细胞,发育成熟依赖于骨髓和胸腺微环境.主要分布于外周血和脾,不表达特异性抗原识别受体,目前临床将TCR-、
mlg- CD56+ CD16+淋巴细胞鉴定为NK细胞。
1.靶细胞:NK细胞杀伤的靶细胞主要为肿瘤细胞及病毒感染的细胞。
2.NK细胞的功能:
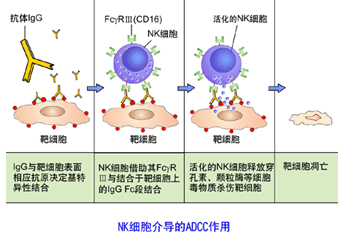
(1)ADCC作用:当IgG抗体与靶细胞表面相应表位特异性结合后,可通过其Fc段与NK细胞表面的Fc受体结合,激发NK细胞产生定向非特异性杀伤作用,导致靶细胞溶解:既ADCC作用.
(2)杀伤活化性受体杀伤作用:
其中一类受体与靶细胞表面相应配体(MICA/C及多糖)结合后,可激发
NK 细胞产生活化信号,通过释放穿孔素/颗粒酶导致靶细胞发生凋亡。
(3)免疫调节作用:通过分泌
IFN-γ、IL-2和TNF等发挥免疫调节作用。
四、单核-巨噬细胞
体内专司吞噬功能的细胞有:①单核吞噬细胞
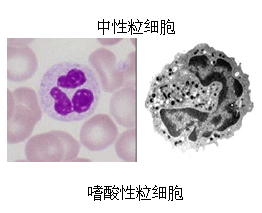
②中性粒细胞两大类。他们除了具有吞噬、清除病原体等抗原性异物的功能外还具有分泌多种细胞因子、介导炎症等多种功能。中性粒细胞在抗胞外菌的感染中发挥作用,而巨噬细胞是连结非性异性免疫与性异性免疫的枢纽,在机体的免疫过程中发挥作用。
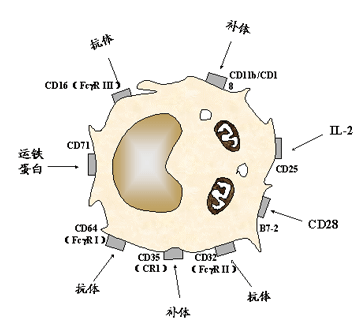
1. 单核/巨噬细胞的主要表面标记:
(1)模式识别受体:识别病原体相关分子模式及调亡细胞相关分子模式。主要包括识别脂多糖、磷壁酸、肽聚糖、甘露糖、细菌DNA
、双链 RNA 和葡聚糖等的受体。
(2)IgGFc 受体 (FcγR):介导吞噬调理、ADCC作用。
(3)补体受体
(C3bR/C4bR): 介导吞噬调理、ADCC作用。
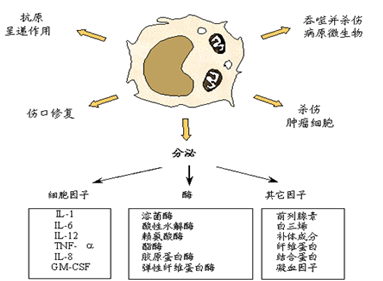
2.单核/巨噬细胞的功能:
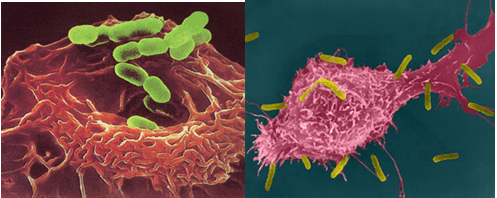
(1)吞噬杀伤功能:非特异性吞噬或在抗体补体及淋巴因子的辅助下,
增强其吞噬杀伤功能。
(2)呈递抗原:巨噬细胞是专职抗原提呈细胞,参与摄取处理及提呈抗原,
启动免疫应答。
(3)免疫调节作用: 通过提呈细胞,分泌各种细胞因子参与免疫应答及免疫调节。
(4)抗肿瘤作用。
(5)参与促进炎症反应。
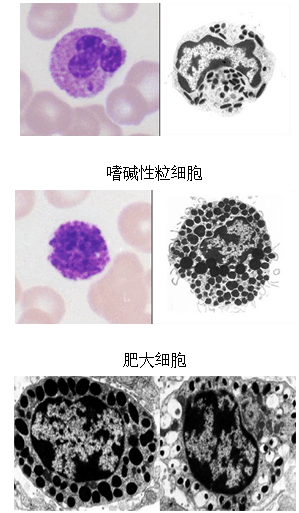
五、其它免疫细胞
第三节
细胞因子
一、细胞因(CK,Cytokine):由活化的免疫细胞或非免疫细胞(内皮C,表皮C,纤维母C)合成分泌的具有生物学活性的小分子(6~60KDa)蛋白多肽物质。
二、细胞因子的共同特性
1.绝大多数的细胞因子均为低分子量(
<80kD )的分泌型糖蛋白,多数细胞因子以单体形式存在。
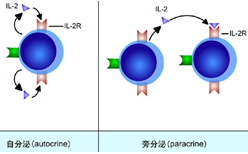
2.旁分泌、内分泌、或自分泌的形式发挥效应
3.通过与特异性受体结合才能发挥其生物学效应。
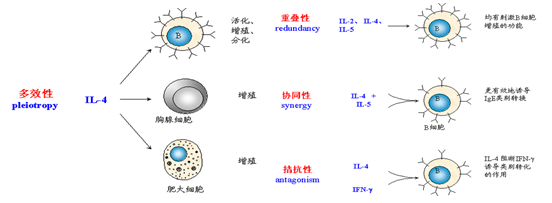
4.多效性;重叠性;协调性;拮抗性;网络性。
三、根据功能分类:
1.白细胞介素(
interleukin, IL):是介导白细胞之间的相互作用。
2.集落刺激因子(
colony stimulating factor,CSF):可刺激造血干细胞在半固体培养基中形成不同的细胞集落,分别命名为粒细胞集落刺激因子(G
-CSF)、单核-巨噬细胞集落刺激因子(M-CSF)、粒细胞-单核细胞集落刺激因子(GM-CSF)、多重集落刺激因子(
Multi-CSF ,又称 IL-3)、干细胞生长因子( stem cell factor,SCF
)、红细胞生成素( erythropoietin,EPO )和血小板生成素(
thrombopoietin,TPO )等。这些细胞因子主要作用于血液细胞和免疫细胞,促使它们成熟、分化和增殖。
3干扰素(
interferon ):病毒感染的细胞能产生一种物质干扰另一种病毒的感染和复制,因此而得名。根据干扰素产生的来源和结构不同,可分为
IFN- α、IFN- β、IFN- γ,它们分别由白细胞、成纤维细胞和活化的
T 细胞产生。 IFN 具有抗病毒、抗肿瘤和免疫调节等作用。
4.肿瘤坏死因子( tumor necrosis factor,TNF )能使肿瘤发生出血坏死的物质。根据其产生来源和结构不同,可分为
TNF- α和 TNF- β两类,大剂量 TNF- α可引起恶液质。
5.生长因子( growth factor, GF ) 包括表皮生长因子(EGF
)、成纤维细胞生长因子(FGF)、神经生长因子(NGF)等,主要参与组织的修复过程。
6.趋化性细胞因子(chemokine):具有趋化白细胞作用的细胞因子。
7.其它:神经营养因子、神经生成素等
四、细胞因子的生物学活性
1.介导天然免疫、参与抗肿瘤和抗感染;
2.介导和调节特异性免疫应答;
3.刺激造血细胞增殖和分化的功能;
4.参与和调节炎症5;
5.诱导凋亡;
|




















